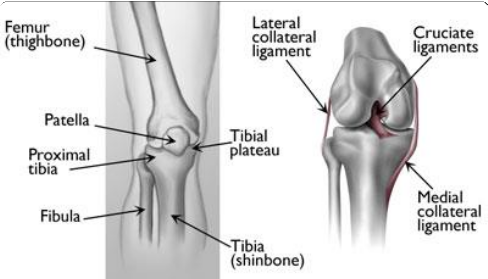
(Izquierda) La tibia proximal es la porción superior del hueso, más cercana a la rodilla. (Derecha) Los ligamentos conectan el fémur con la tibia y el peroné (no se muestra la rótula).
Una fractura, o rotura, en la tibia justo debajo de la rodilla se llama fractura de tibia proximal. La tibia proximal es la parte superior del hueso donde se ensancha para ayudar a formar la articulación de la rodilla.
Además del hueso roto, los tejidos blandos (piel, músculos, nervios, vasos sanguíneos y ligamentos) pueden lesionarse en el momento de la fractura. Tanto el hueso roto como cualquier lesión de los tejidos blandos deben tratarse juntos. En muchos casos, se requiere cirugía para restaurar la fuerza, el movimiento y la estabilidad de la pierna y reducir el riesgo de artritis.
La rodilla es la articulación que soporta peso más grande del cuerpo. Tres huesos se unen para formar la articulación de la rodilla: el fémur (hueso del muslo), la tibia (espinilla) y la rótula (rótula). Los ligamentos y los tendones actúan como cuerdas fuertes para mantener unidos los huesos. También funcionan como restricciones, permitiendo algunos tipos de movimientos de rodilla y otros no. Además, la forma en que se forman los extremos de los huesos ayuda a mantener la rodilla correctamente alineada.
¿Cuáles son los diferentes tipos de fracturas de la tibia superior?
Hay varios tipos de fracturas de la tibia superior. El hueso puede romperse en línea recta (fractura transversal) o en muchos pedazos (fractura conminuta)
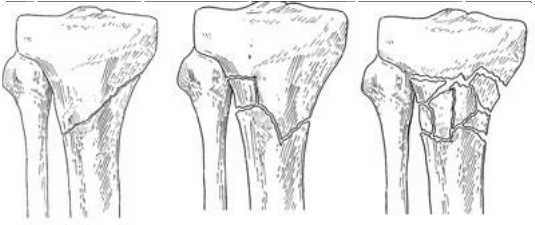
Ejemplos de diferentes tipos de fracturas de tibia proximal.
A veces, estas fracturas se extienden hasta la articulación de la rodilla y separan la superficie del hueso en unas pocas (o muchas) partes. Estos tipos de fracturas se denominan fracturas intraarticulares o de meseta tibial.
La superficie superior de la tibia (la meseta tibial) está hecha de hueso esponjoso, que tiene una apariencia de "panal" y es más suave que el hueso más grueso que se encuentra debajo de la tibia.
Las fracturas que involucran la meseta tibial ocurren cuando una fuerza empuja el extremo inferior del hueso del muslo (fémur) hacia el hueso blando de la meseta tibial, similar a un punzón. El impacto a menudo hace que el hueso esponjoso se comprima y permanezca hundido, como si fuera un trozo de espuma de poliestireno sobre el que se haya pisado.
Este daño a la superficie del hueso puede resultar en una alineación incorrecta de las extremidades y, con el tiempo, puede contribuir a la artritis, la inestabilidad y la pérdida de movimiento.
Las fracturas de tibia proximal pueden cerrarse, lo que significa que la piel está intacta, o abrirse. Una fractura abierta es cuando un hueso se rompe de tal manera que los fragmentos de hueso sobresalen a través de la piel o una herida penetra hasta el hueso roto. Las fracturas abiertas a menudo implican mucho más daño a los músculos, tendones y ligamentos circundantes. Tienen un mayor riesgo de problemas como infecciones y tardan más en sanar.
¿Qué causa las fracturas de la tibia superior?
Una fractura de la parte superior de la tibia puede ocurrir por estrés (roturas menores por una actividad excesiva inusual) o por un hueso ya comprometido (como en el cáncer o una infección). La mayoría, sin embargo, son el resultado de un trauma (lesión).
Los jóvenes experimentan estas fracturas a menudo como resultado de una lesión de alta energía, como una caída desde una altura considerable, traumatismos relacionados con el deporte y accidentes automovilísticos.
Las personas mayores con huesos de peor calidad a menudo solo requieren una lesión de baja energía (caída desde una posición de pie) para crear estas fracturas.
¿Cuáles son los síntomas de una fractura de tibia superior?
Los síntomas incluyen:
- Dolor que empeora cuando se coloca peso sobre la pierna afectada
- Hinchazón alrededor de la rodilla y flexión limitada de la articulación.
- Deformidad: la rodilla puede verse "fuera de lugar"
- Pie pálido y frío: una apariencia pálida o una sensación de frío en el pie pueden sugerir que el suministro de sangre está de alguna manera afectado.
- Entumecimiento alrededor del pie: el entumecimiento o "hormigueo" alrededor del pie genera preocupación por una lesión nerviosa o una hinchazón excesiva dentro de la pierna.
Si tiene estos síntomas después de una lesión, vaya a la sala de emergencias del hospital más cercano para una evaluación.
¿Cómo se diagnostica una fractura de tibia superior?
Historial médico y examen físico
Su proveedor le pedirá detalles sobre cómo sucedió la lesión. También le hablará sobre sus síntomas y cualquier otro problema médico que pueda tener, como diabetes.
Su proveedor examinará el tejido blando que rodea la articulación de la rodilla. Verificará si hay hematomas, hinchazón y heridas abiertas, y evaluará el suministro de nervios y sangre a la pierna y el pie lesionados.
Pruebas
Rayos X. La forma más común de evaluar una fractura es con radiografías, que brindan imágenes claras del hueso. Las radiografías pueden mostrar si un hueso está intacto o roto. También pueden mostrar el tipo de fractura y dónde se encuentra dentro de la tibia.
Tomografía computarizada (TC). Una tomografía computarizada muestra más detalles sobre su fractura. Puede brindarle a su proveedor información valiosa sobre la gravedad de la fractura y ayudar a su proveedor a decidir si arreglar la fractura y cómo.
Exploración de imágenes por resonancia magnética (IRM). Una resonancia magnética proporciona imágenes claras de los tejidos blandos, como tendones y ligamentos. Aunque no es una prueba de rutina para las fracturas de tibia, su proveedor puede solicitar una resonancia magnética para ayudar a determinar si hay lesiones adicionales en los tejidos blandos que rodean la rodilla. Además, si tiene todos los signos de una fractura de la meseta tibial, pero las radiografías son negativas, su proveedor puede solicitar una resonancia magnética. Cuando se lesiona un hueso, a menudo hay una reacción en la médula ósea que se puede detectar en la resonancia magnética y significa que se ha producido una fractura.
Otras pruebas. Su proveedor puede ordenar otras pruebas que no involucren la pierna rota para asegurarse de que no haya otras partes del cuerpo lesionadas (cabeza, pecho, abdomen, pelvis, columna, brazos y otra pierna). A veces, se realizan otros estudios para verificar el suministro de sangre a su pierna.
¿Cómo se trata una tibia superior rota?
Una fractura de tibia proximal se puede tratar de forma no quirúrgica o quirúrgica. Existen beneficios y riesgos asociados con ambas formas de tratamiento.
El hecho de someterse a una cirugía es una decisión combinada que toman el paciente, la familia y el proveedor. En consecuencia, el tratamiento preferido se basa en el tipo de lesión y las necesidades generales del paciente.
Al planificar el tratamiento, su proveedor considerará varias cosas, incluidas sus expectativas, estilo de vida y afección médica.
En un individuo activo, la restauración de la articulación mediante cirugía suele ser apropiada porque esto maximizará la estabilidad y el movimiento de la articulación y minimizará el riesgo de artritis.
En otras personas, sin embargo, la cirugía puede tener un beneficio limitado. Las preocupaciones médicas o los problemas preexistentes de las extremidades pueden hacer que sea poco probable que la persona se beneficie de la cirugía. En tales casos, el tratamiento quirúrgico solo puede exponer a estas personas a sus riesgos (anestesia e infección, por ejemplo).
Tratamiento de emergencia
Fracturas abiertas. Si la piel está rota y hay una herida abierta, la fractura subyacente puede estar expuesta a bacterias que pueden causar una infección. El tratamiento quirúrgico temprano limpiará las superficies de la fractura y los tejidos blandos para disminuir el riesgo de infección.
Fijación externa. Si los tejidos blandos (piel y músculo) alrededor de la fractura están muy dañados, o si pasará algún tiempo antes de que pueda tolerar una cirugía más prolongada por motivos de salud, su proveedor puede aplicar un fijador externo temporal. En este tipo de operación, se colocan clavijas o tornillos de metal en el medio del fémur (hueso del muslo) y la tibia (hueso de la espinilla). Los pasadores y tornillos están unidos a una barra fuera de la piel. Este dispositivo mantiene los huesos en la posición adecuada hasta que esté listo para la cirugía.
Síndrome compartimental. En una pequeña cantidad de lesiones, la inflamación de los tejidos blandos de la pantorrilla puede ser tan grave que amenaza el suministro de sangre a los músculos y nervios de la pierna y el pie. Esto se llama síndrome compartimental y puede requerir una cirugía de emergencia. Durante el procedimiento, llamado fasciotomía, se realizan incisiones verticales para liberar la piel y los músculos que cubren. Estas incisiones a menudo se dejan abiertas y luego se cierran con suturas días o semanas después, a medida que los tejidos blandos se recuperan y la hinchazón se resuelve. En algunos casos, se requiere un injerto de piel para ayudar a cubrir la incisión y promover la curación.
Tratamiento no quirúrgico
El tratamiento no quirúrgico puede incluir yesos y aparatos ortopédicos, además de restricciones de movimiento y soporte de peso. Lo más probable es que su proveedor programe radiografías adicionales durante su recuperación para controlar si los huesos se están curando bien mientras está en el yeso. Las actividades de movimiento de la rodilla y de soporte de peso comienzan según lo permitan la lesión y el método de tratamiento.
Tratamiento quirúrgico
Hay algunos métodos diferentes que un cirujano puede utilizar para obtener la alineación de los fragmentos de hueso rotos y mantenerlos en su lugar mientras sanan.
Fijación interna. Durante este tipo de procedimiento, los fragmentos de hueso primero se reposicionan (reducen) a su posición normal. Se mantienen unidos con dispositivos especiales, como una varilla intramedular o placas y tornillos.
En los casos en los que la cuarta parte superior de la tibia está rota, pero la articulación no está lesionada, se puede utilizar una varilla o una placa para estabilizar la fractura. Se coloca una varilla en la cavidad medular hueca en el centro del hueso. Se coloca una placa en la superficie exterior del hueso.
Las placas y los tornillos se usan comúnmente para las fracturas que ingresan a la articulación. Si la fractura entra en la articulación y empuja el hueso hacia abajo, es posible que sea necesario levantar los fragmentos de hueso para restaurar la función de la articulación. Sin embargo, levantar estos fragmentos crea un agujero en el hueso esponjoso de la región. Este orificio debe llenarse con material para evitar que el hueso se colapse. Este material puede ser un injerto óseo del paciente o de un banco de huesos. También se pueden usar productos sintéticos o naturales que estimulan la curación ósea.
Fijadores externos. En algunos casos, el estado del tejido blando es tan malo que el uso de una placa o varilla podría amenazarlo aún más. Un fijador externo (descrito anteriormente en Atención de emergencia) puede considerarse como tratamiento final. El fijador externo se retira cuando la lesión ha sanado.
¿Cómo es el proceso de recuperación tras fracturarse la tibia superior?
Movimiento temprano
Su proveedor decidirá cuándo es mejor comenzar a mover la rodilla para evitar la rigidez. Esto depende de qué tan bien se estén recuperando los tejidos blandos (piel y músculo) y qué tan segura sea la fractura después de haber sido reparada.
El movimiento temprano a veces comienza con ejercicio pasivo: un fisioterapeuta moverá suavemente su rodilla por usted, o su rodilla puede colocarse en una máquina de movimiento pasivo continuo que acuna y mueve su pierna.
Si su hueso se fracturó en muchos pedazos o su hueso está débil, es posible que tarde más en sanar, y puede que pase más tiempo antes de que su proveedor recomiende actividades de movimiento.
Soporte de peso
Para evitar problemas, es muy importante seguir las instrucciones de su proveedor para poner peso sobre su pierna lesionada.
Ya sea que su fractura se trate con cirugía o no, lo más probable es que su proveedor desaconseje la carga total de peso hasta que se haya curado algo. Esto puede requerir hasta 3 meses o más de curación antes de que se pueda realizar de manera segura el soporte de peso completo. Durante este tiempo, necesitará muletas o un andador para moverse. También puede usar una rodillera como soporte adicional.
Su proveedor programará radiografías con regularidad para ver qué tan bien se está curando su fractura. Si se trata con un aparato ortopédico o yeso, estas radiografías regulares muestran a su proveedor si el hueso está cambiando de posición. Una vez que su proveedor determine que su fractura no corre el riesgo de cambiar de posición, puede comenzar a poner más peso en su pierna. Aunque puede poner peso en la pierna, es posible que a veces necesite muletas o un andador.
Rehabilitación
Cuando se le permite poner peso sobre la pierna, es muy normal que se sienta débil, inestable y rígido. Aunque es de esperar, asegúrese de compartir sus inquietudes con su proveedor y fisioterapeuta. Se diseñará un plan de rehabilitación para ayudarlo a recuperar la mayor funcionalidad posible.
Su fisioterapeuta es como un entrenador que lo guía a través de su rehabilitación. Su compromiso con la fisioterapia y la toma de decisiones saludables pueden marcar una gran diferencia en su recuperación. Por ejemplo, si es fumador, su médico o terapeuta puede recomendarle que deje de fumar. Algunos proveedores creen que fumar puede prevenir la cicatrización de los huesos. Sus proveedores o terapeuta pueden recomendarle servicios profesionales para ayudarlo a dejar de fumar.
